GBO : « Les montants récupérés par le SECM sont modestes »
Le Dr Pierre Drielsma, MG, médecin gestionnaire de données et trésorier du GBO et la Dre Anne Gillet, sa vice-présidente, commentent le dernier rapport du SECM (Service d’évaluation et de contrôle médicaux). Pour le premier, ce qui saute aux yeux au regard d’un budget de 40 milliards d’euros est la modestie des montants récupérés. La seconde salue l’augmentation des moyens du SECM qui devrait permettre d’alléger la « barque administrative » des contrôles a priori sur les prestataires.

« La première chose qui saute aux yeux », précise le Dr Pierre Drielsma, « c’est la modestie des montants récupérés. N’oublions pas que le budget des soins de santé tourne autour de 40 milliards d’euros. Les sommes recouvrées sont de l’ordre de 14 millions d’euros (moyenne des cinq dernières années). Soit moins de 0,05 % du budget. »
Mais il serait erroné de calculer le coût du service de contrôle en regard de sa rentabilité financière directe. « Ce serait aussi idiot que d’évaluer l’utilité de la police de la route en fonction des seules amendes routières. L’existence d’un tel service et le fait d’attraper régulièrement des 'gros poissons' exerce un effet dissuasif sur tous les fraudeurs (ou négligents volontaires) qui, sans cela, s’en donneraient à cœur joie dans la surfacturation. Les récupérations ne sont que la partie émergée de l’iceberg de l’impact global du SECM. »
Le Dr Drielsma note que toutes les déviations statistiques sont documentées et informées de telle sorte que les erreurs involontaires sont aussi régulièrement corrigées. « Au total, bien malin serait celui qui pourrait connaître l’économie réelle induite par la peur du gendarme et la contribution à l’application uniforme de la nomenclature et de la réglementation. »
Et d’illustrer les anomalies par quelques exemples tirés du rapport annuel du SECM.
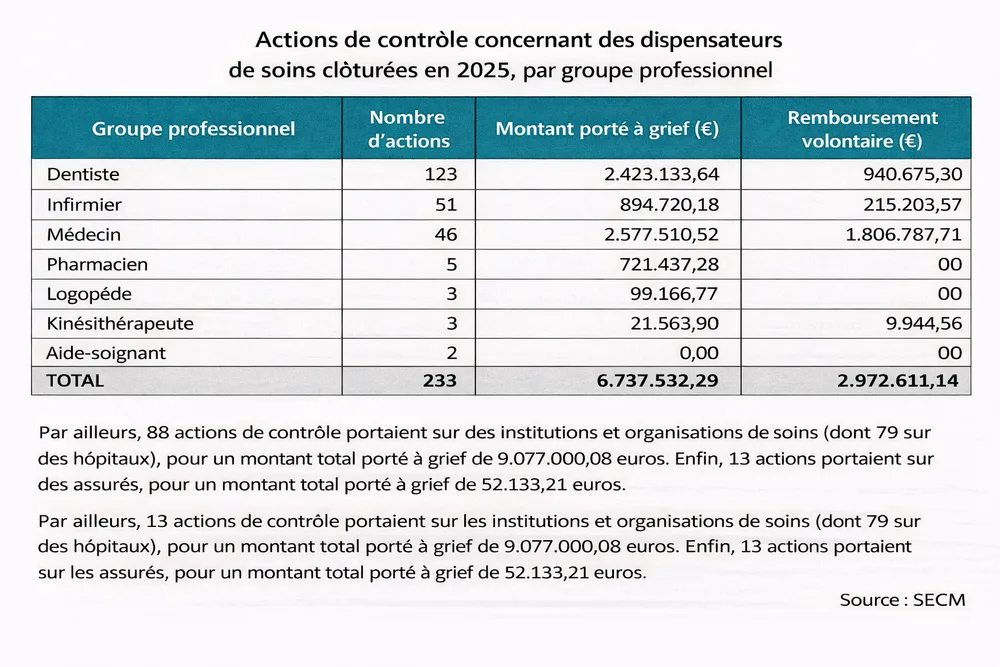
Le Dr Drielsma observe que les dentistes se taillent la part du lion avec un total de 123 dentistes épinglés (sur 8.926 actifs), 51 infirmiers (ou groupe infirmier donc pas de dénominateur possible), 46 médecins sur environ 40.000 médecins actifs dont 13.000 MG. « La présence des pharmaciens est symbolique peut-être parce que leurs fraudes seraient indécelables. »
« De simples négligences, des erreurs matérielles, des irrégularités commises de bonne foi ne relèvent pas de la fraude. L’intention frauduleuse est donc un élément essentiel. »
Le Dr Drielsma insiste pour faire la différence entre la fraude de l’erreur involontaire. « Le SECM définit la notion de 'fraude' : elle implique la malveillance, le dol (manoeuvre dans le but de tromper) et la malhonnêteté avec la volonté de causer un dommage ou de se procurer un avantage financier ou d’en procurer un à un tiers, au détriment de l’assurance soins de santé. De simples négligences, des erreurs matérielles, des irrégularités commises de bonne foi, etc. ne relèvent pas de cette notion. L’intention frauduleuse est donc un élément essentiel de la fraude. » Les fraudes sont d’ailleurs étiquetées selon une classification européenne : Waste typology matrix qui distingue fraude et corruption (fraude avec implication d’une tierce partie).
Le Dr Drielsma détaille ses découvertes dans le rapport :
- Facturation de consultation et visites urgentes : Il est apparu que des facturations pour ces codes dépassaient les 10.000 et 20.000 euros. Un paramétrage de logiciel (heure de facturation faisant foi plutôt qu’heure d’exécution de l’acte ou de RV.) a favorisé la mal-facturation involontaire.
- Téléconsultations des dentistes : Il est apparu que trois dentistes concentraient ces codes au-delà du possible, deux dentistes ont déjà remboursé.
- Dépassement des valeurs P : Des facturations faramineuses ont conduit à établir des normes maximales d’activités : 65 dentistes ont dépassé ces bornes.
- Dépassement des valeurs W : Même chose pour les infirmiers avec des bornes de 22.000 pour les salariés et 40.000 pour les indépendantes. 706 infirmiers avaient dépassé le bornage.
- Consultations oncologiques multidisciplinaires : facturées pour des pathologies non oncologiques.
- Facturations d’imagerie lourde non conformes : règles complexes.
- Prescription hospitalière non conforme.
Conclusion : « Tous les prestataires sont sous surveillance, mais en particulier les outliers, c’est-à-dire ceux qui dépassent les bornes usuelles de facturation. Morale de la fable : les fraudeurs modestes seront plus difficiles à détecter. »
« Le SECM, un bras « armé » indispensable »
La Dre Anne Gillet salue le fait que le SECM augmente sa capacité de contrôle. « En effet, ces dernières années, probablement par manque de capacité ou difficulté de contrôle, la tendance des recommandations du SECM pour limiter la prescription indue a été d’imposer à toute la profession des contrôles a priori, ce qui a surchargé la barque administrative des prestataires. »
La Dre Gillet donne l’exemple des analogues du GLP-1 : « Leurs remboursements non conformes aux conditions limitatives du chapitre IV, en constante augmentation depuis 2024, ont lourdement impacté le budget de l’assurance soins de santé. À la place du contrôle a posteriori de la légitimité de leur prescription et de leur délivrance, le SECM a proposé à la Commission de remboursement des médicaments (CRM) de transférer la charge administrative de ce contrôle sur les médecins par la systématisation de l’obligation d’une demande d’autorisation a priori au médecin conseil de la mutuelle, et ce même pour un patient en trajet de soins. Cette décision aurait été prise finalement par le ministre fédéral de la Santé, Frank Vandenbroucke, par la nécessité de jouer la sécurité budgétaire (en évitant le risque de dépenses injustifiées) pour pouvoir garantir aux patients diabétiques le remboursement de leur traitement.
Autre exepmple : les pseudo-codes de transparence. Depuis 2025, les médecins doivent signaler les suppléments qu’ils demandent aux patients par des pseudo-codes électroniques. « Leur complexité a provoqué de la confusion chez les prestataires. Nous apprécions que les nombreuses erreurs administratives constatées sont bien séparées des abus manifestes de fraude. Il est essentiel de préserver la confiance mutuelle entre les pouvoirs publics et les prestataires. »
Uniquement les outliers
Quant à la séparation entre l’information et lévaluation qualitative d'une part et le contrôle médical d'autre part, le GBO est partisan de séparer franchement les deux pôles du SECM. « Le terrain demande en priorité une aide de la part de l’administration pour éviter la 'malpractice'. Ce partenariat souhaité ne pourra être effectivement assuré que s’il y a séparation stricte entre l’information-évaluation (pour l’amélioration de la qualité des prescriptions) et le contrôle, par nature sanctionnant. »
Pour la Dre Gillet, le service de contrôle ne devrait intervenir que pour les outliers. « Pour les cas déviants individuels « flaggés » par les indicateurs, nous proposons qu’ils ne soient pas directement soumis au SECM mais passent par le filtre d'une commission ou d'un groupe de travail réunissant Administration et représentants de la profession. »

Pour le GBO, l’assurance d’un contrôle efficace et ciblé augmente la confiance dans la profession et par là-même la qualité de vie des prestataires. Cette surveillance doit se faire dans le respect de leur autonomie et de la qualité des soins.
