Traitement des maladies rhumatismales : biothérapies et allaitement sont-ils compatibles ?
La question n’a jamais été vraiment tranchée, pour deux raisons : une littérature peu contributive et des recommandations EULAR 2016 anciennes et plutôt restrictives avec, pour conséquence, des interruptions thérapeutiques injustifiées ou un renoncement à l'allaitement. Depuis lors, de nouvelles molécules ont été mises à disposition et les données de sécurité sont devenues plus robustes, menant à une actualisation qui donne le feu vert à l’emploi des biothérapies. Un exposé du Dr M. Franc (APHP) lors des 70e Journées de Centre Viggo Petersen (Paris).
 L’allaitement maternel exclusif est recommandé par l’OMS durant les six premiers mois de vie de l’enfant avec peu de contre-indications, hormis certaines infections (VIH) et quelques traitements spécifiques.
L’allaitement maternel exclusif est recommandé par l’OMS durant les six premiers mois de vie de l’enfant avec peu de contre-indications, hormis certaines infections (VIH) et quelques traitements spécifiques.
En pratique, il n’était toutefois pas toujours facile d’expliquer à une patiente qui comptait allaiter s’il était préférable de poursuivre ou d’arrêter une biothérapie en traitement de sa polyarthrite rhumatoïde. Aujourd’hui, il suffit de se référer à la mise à jour [1] 2025 des recommandations EULAR pour voir que tous les DMARDS biologiques (anti-TNF ou non-anti-TNF) sont compatibles avec l'allaitement maternel.
Des arguments pharmacologiques [2]
Le passage d'un médicament systémique dans le lait maternel est influencé par la liposolubilité et la taille de la molécule, la concentration plasmatique maternelle, la demi-vie du médicament et certaines propriétés physico-chimiques comme le pH.
Dans le cas des bDMARDs (biological disease-modifying antirheumatic drugs), il s’agit de protéines de haut poids moléculaire allant d'environ 17.000 DA pour l'anakinra à plus de 150.000 DA pour les IgG monoclonales telles que l'infliximab. Cette taille importante limite fortement la diffusion passive dans le lait maternel et, même en cas de faible passage, ces molécules présentent une biodisponibilité orale quasi nulle pour l'enfant allaité.
Des données cliniques
Des études principalement réalisées avec des anti-TNF montrent des concentrations indétectables ou très faibles dans le lait maternel, des concentrations sériques indétectables chez les enfants allaités par des mères traitées et l'absence d'événements indésirables sévères chez ces enfants, dont notamment les épisodes infectieux.
Pour les biothérapies non-anti-TNF, les données sont moins abondantes, mais elles vont dans le même sens avec un très faible passage dans le lait maternel et pas de signal de pharmacovigilance. En revanche, les inhibiteurs de Janus kinases sont à éviter en raison d'un poids moléculaire plus faible, d'une excellente biodisponibilité orale et de données insuffisantes sur leur sécurité.
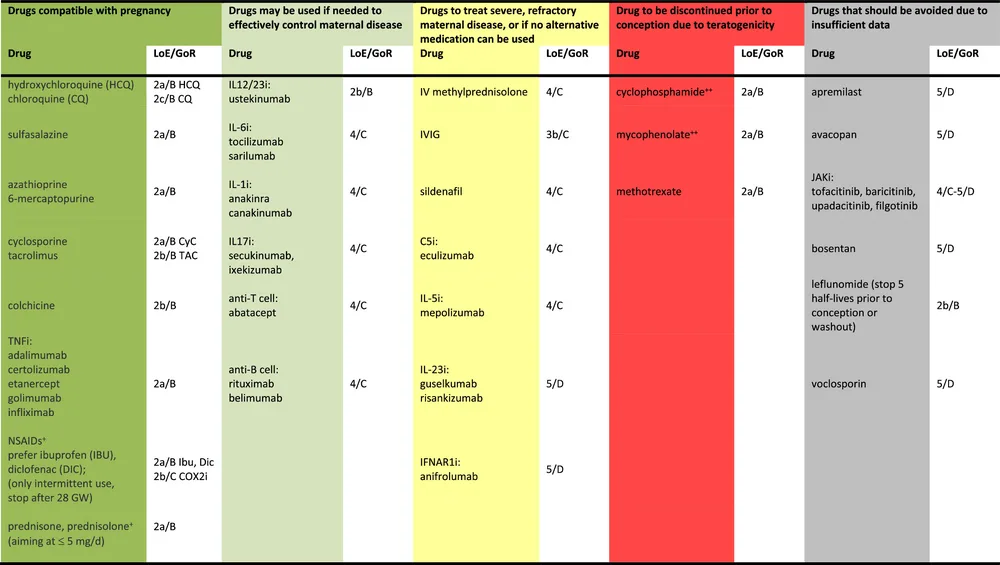
Feu vert pour les anti-TNF / non-anti-TNF
Les recommandations EULAR actualisées autorisent les DMARDs biologiques (anti-TNF et non-anti-TNF) en période d'allaitement pour le traitement de rhumatismes inflammatoires. Les iJAK sont déconseillés tant que les données de sécurité ne sont pas complètes. Au vu des bénéfices de l'allaitement, il ne faut pas décourager les femmes qui souhaitent allaiter sous traitements compatibles.
Références
1. Rüegg L, et al. EULAR recommendations for use of antirheumatic drugs in reproduction, pregnancy, and lactation: 2024 update. Annals of the Rheumatic Diseases 2025; 84, 910-926. DOI: 10.1016/j.ard.2025.02.023
2. Drugs and lactation database (LactMed). https://www.ncbi.nlm.nih.gov/books/NBK501922/