Reumatologische bijwerkingen van immunotherapie: hoe behandel je ze?
Checkpointremmers hebben een omwenteling teweeggebracht in de behandeling van tal van kankers. De keerzijde van de medaille zijn immunologisch gemedieerde bijwerkingen en met name reumatologische bijwerkingen. Meer dan 50% van de patiënten krijgt dergelijke bijwerkingen. Wat zijn de risicofactoren? Wat toont een MRI? Welke behandeling? Een gesprek met dr. E. Ebstein (Hôpital Bichat) op de 70èmesJournées du Centre Viggo Petersen.
 Checkpointremmers hebben de prognose van tal van kankers aanzienlijk verbeterd. In Frankrijk is het aantal behandelde patiënten gestegen van 36.315 in 2019 naar 62.633 in 2022. Maar de meeste patiënten zullen immunologisch gemedieerde bijwerkingen ontwikkelen. Naar schatting zal bijna 10% van de patiënten een artritis ontwikkelen en 43% gewrichtspijn. Risicofactoren zijn toediening van een PD-1-antagonist, een combinatie van twee checkpointremmers, een voorgeschiedenis van auto-immuunziekte en het type kanker.
Checkpointremmers hebben de prognose van tal van kankers aanzienlijk verbeterd. In Frankrijk is het aantal behandelde patiënten gestegen van 36.315 in 2019 naar 62.633 in 2022. Maar de meeste patiënten zullen immunologisch gemedieerde bijwerkingen ontwikkelen. Naar schatting zal bijna 10% van de patiënten een artritis ontwikkelen en 43% gewrichtspijn. Risicofactoren zijn toediening van een PD-1-antagonist, een combinatie van twee checkpointremmers, een voorgeschiedenis van auto-immuunziekte en het type kanker.
Artrose is een onafhankelijke risicofactor voor ontwikkeling van een immunologisch gemedieerde artritis of gewrichtspijn. In een cohortonderzoek bij 209 patiënten hadden 36% van de patiënten die een checkpointremmer kregen en geen immunologisch gemedieerde bijwerkingen vertoonden, 29% van de patiënten met niet-articulaire immunologisch gemedieerde bijwerkingen en 84% van de patiënten met een immunologisch gemedieerde artritis artrose.
Welk gewrichtsfenotype?
Bij 60 patiënten met gewrichtsverschijnselen(1) (35 patiënten met gewrichtspijn en 25 met een artritis) en 20 gezonde controlepersonen werd een MRI van het hele lichaam uitgevoerd. Synovitis, erosies en enthesitis werden vaker gezien bij de patiënten dan in de controlegroep.
De distributie van de afwijkingen was dezelfde in de twee groepen: perifere artritis (37%), overlapping tussen polymyalgia rheumatica en artritis (20%) en enkel polymyalgia rheumatica (12%). Axiale aantasting was zeldzaam.
Behandeling van immunologisch gemedieerde artritis en gewrichtspijn
Slechts zelden is het wenselijk de immunotherapie stop te zetten. En als je beslist de immunotherapie toch te onderbreken, moet je daarna hervatten afhankelijk van de symptomen en de levenskwaliteit. Paracetamol en NSAID’s worden aanbevolen in geval van graad 1/2 immunologisch gemedieerde artritis of gewrichtspijn.
In geval van graad 3/4-bijwerkingen worden een infiltratie of corticosteroïden in lage dosering (10-20 mg/d) aanbevolen, waarbij de dosering over vier tot zes weken wordt afgebouwd in geval van een gunstige respons. Langdurige toediening van corticosteroïden in hoge dosering kan negatieve invloed hebben op de werkzaamheid van checkpointremmers.
Methotrexaat, IL-6-antagonisten en TNF-alfa-antagonisten worden aanbevolen als tweedelijnstherapie. Dreigt de artritis te recidiveren als opnieuw een checkpointremmer wordt voorgeschreven wegens tumorprogressie? In een studie bij 23 patiënten, van wie de helft geen behandeling kreeg voor de immunologisch gemedieerde artritis of gewrichtspijn, zijn de gewrichtsproblemen bij 52% van de patiënten gerecidiveerd binnen een maand na hervatting van de checkpointremmer.
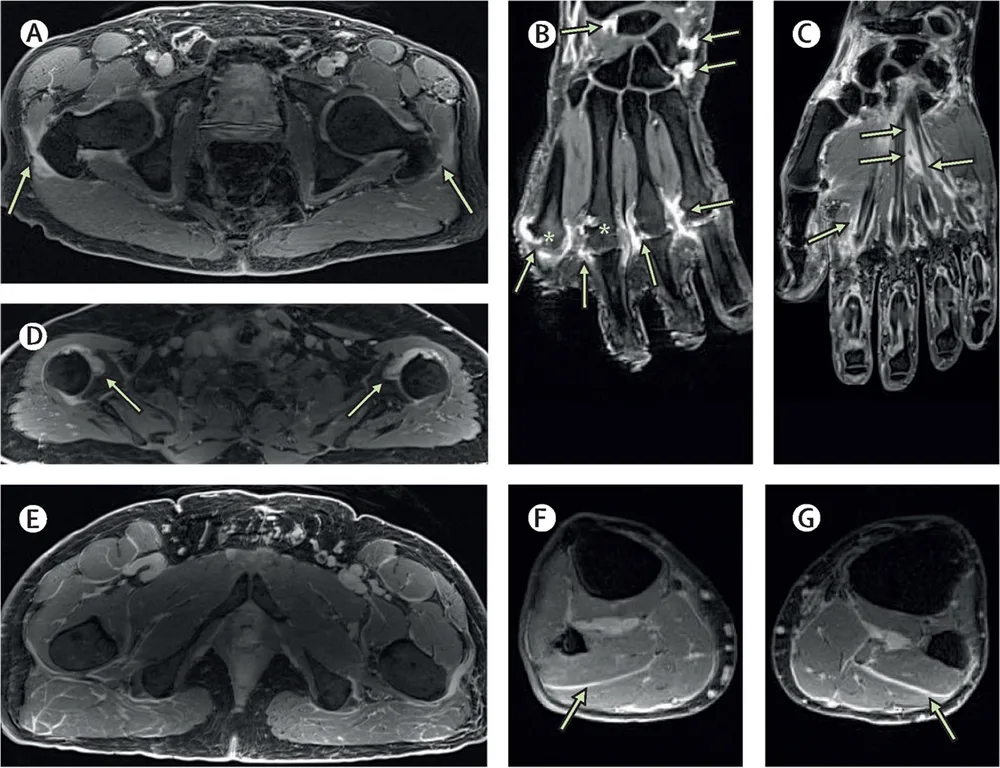
(A) Extensive bilateral trochanteric bursitis, which is greater on the right side of the patient (arrows). (B) Extensive metacarpophalangeal and wrist synovitis (arrows) and also extensive second metacarpophalangeal head destruction (denoted by *) and third metacarpophalangeal joint erosion (denoted by *). (C) Extensive flexor tenosynovitis (arrows). (D) Extensive bilateral glenohumeral synovitis (arrows). Examples of myofascial inflammation. (E) Extensive pelvic fascial inflammation. (F) Right knee diffuse fascial oedema. (G) Left knee diffuse fascial oedema.
Boodschappen
- Artrose is een risicofactor voor optreden van een immunologisch gemedieerde artritis of gewrichtspijn.
- Zo’n artritis kan chronisch worden.
- Corticosteroïden in lage dosering vormen de eerstelijnstherapie.
- In geval van corticoïde dependentie of resistentie tegen corticosteroïden kan je een csDMARD of een bDMARD voorschrijven.
Referenties:
1. Harnden K, et al. Whole-body MRI in patients with arthralgia or inflammatory arthritis after exposure to immune checkpoint inhibitors: a single-centre prospective imaging study. The Lancet Rheumatology 2025; 7, e697-e707. https://doi.org/10.1016/S2665-9913(25)00061-X